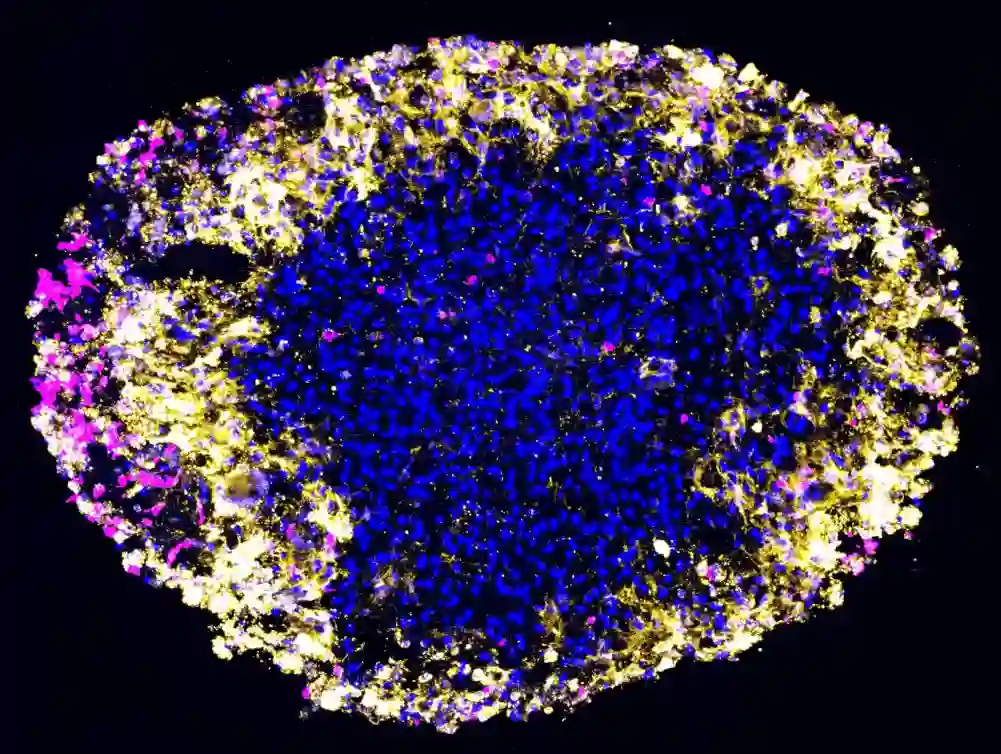
Po prvi put, istraživači su koristili organoide uzgojene u laboratoriji stvorene od tumora pojedinaca sa glioblastomom (GBM) kako bi precizno modelirali odgovor pacijenta na terapiju CAR T ćelijama u realnom vremenu. Odgovor organoida na terapiju odražavao je odgovor stvarnog tumora u mozgu pacijenta. To jest, ako se organoid dobijen iz tumora smanjio nakon tretmana, smanjio se i stvarni tumor pacijenta, prema novom istraživanju Medicinskog fakulteta Perelman na Univerzitetu u Pensilvaniji, objavljenom danas u Cell Stem Cell.
„Teško je izmeriti kako pacijent sa GBM reaguje na lečenje jer ne možemo redovno da vršimo biopsiju mozga, a može biti teško razaznati rast tumora od upale povezane sa lečenjem na MRI snimanju“, rekao je Hongjun Song, dr. , Perelman profesor neuronauke i ko-stariji autor istraživanja.
„Ovi organoidi sa velikom preciznošću odražavaju ono što se dešava u mozgu pojedinca i nadamo se da će se moći koristiti u budućnosti da se „upozna“ sa izrazito komplikovanim tumorom svakog pacijenta i brzo odredi koje bi terapije za njih bile najefikasnije za personalizovane tumore. lek.“
GBM je najčešći – i najagresivniji – tip kancerogenog tumora mozga kod odraslih. Pojedinci sa GBM obično mogu očekivati da će živeti samo 12-18 meseci nakon dijagnoze. Uprkos decenijama istraživanja, ne postoji poznati lek za GBM, a odobreni tretmani – kao što su hirurgija, zračenje i hemoterapija – imaju ograničen efekat u produženju životnog veka.
Tretman pod nazivom CAR T ćelijska terapija reprogramira pacijentove T ćelije da pronađu i unište specifičnu vrstu ćelije raka u telu. Iako je ova terapija odobrena od strane FDA za borbu protiv nekoliko karcinoma krvi, istraživači su se borili da konstruišu ćelije da uspešno traže i ubijaju čvrste tumore, kao u GBM. Nedavna istraživanja sugerišu da terapija CAR T ćelijama koja cilja dva proteina povezana sa tumorom mozga – umesto jednog – može biti obećavajuća strategija za smanjenje rasta čvrstog tumora kod pacijenata sa rekurentnim glioblastomom.
„Jedan od razloga zašto je GBM tako teško lečiti je taj što su tumori neverovatno komplikovani, sastavljeni od nekoliko različitih tipova ćelija raka, imunih ćelija, krvnih sudova i drugog tkiva“, rekao je ko-stari autor studije, Guo- Li Ming, MD, Ph.D., Perelman profesor neuronauke i pomoćnik direktora Instituta za regenerativnu medicinu.
„Razgajanjem organoida iz sićušnih delova pacijentovog stvarnog tumora, a ne iz jedne vrste ćelije raka, možemo odraziti kako tumor postoji kod pacijenta, kao i ‘mikro-okruženje’ u kojem raste, što je glavno ograničenje drugi modeli GBM-a.“
Prva linija lečenja GBM je operacija za uklanjanje što većeg dela tumora. Za ovu studiju, istraživači su kreirali organoide iz tumora šest pacijenata sa rekurentnim glioblastomom koji su učestvovali u kliničkom ispitivanju faze I za terapiju CAR T ćelija sa dvostrukom metom. Može potrajati meseci da se uzgaja dovoljno ćelija raka u laboratoriji za testiranje tretmana, ali organoid se može generisati za 2-3 nedelje, dok se pojedinci oporavljaju od operacije i pre nego što mogu da započnu terapiju CAR T ćelijama.
2-4 nedelje nakon operacije, terapija CAR T ćelija je primenjena organoidima i pacijentima u isto vreme. Otkrili su da je odgovor na tretman u organoidima u korelaciji sa odgovorom tumora kod pacijenta. Kada je pacijentov organoid pokazao uništavanje ćelija raka od strane T ćelija, pacijent je takođe pokazao smanjenu veličinu tumora putem MRI snimanja i povećano prisustvo CAR-pozitivnih T ćelija u njihovoj cerebrospinalnoj tečnosti, što ukazuje da je terapija ispunila svoje ciljeve.
Uobičajeni problem sa CAR T ćelijskom terapijom za GBM je neurotoksičnost, koja se javlja kada toksična supstanca menja aktivnost nervnog sistema i može poremetiti ili ubiti moždane ćelije. Istraživači su otkrili da postoje slični nivoi imunoloških citokina, koji ukazuju na toksičnost, kako u organoidima, tako iu cerebrospinalnoj tečnosti pacijenata. Oba nivoa su se smanjila nedelju dana nakon završetka lečenja, što sugeriše da organoid takođe može precizno modelirati pacijentov rizik od neurotoksičnosti i pomoći kliničarima da odrede koju veličinu doze CAR T da koriste.
„Ovo istraživanje pokazuje da su naši GBM organoidi moćno i tačno sredstvo za razumevanje šta se tačno dešava kada lečimo tumor na mozgu terapijom CAR T ćelija“, rekao je ko-stariji autor studije, Donald M. O’Rourke, MD, John Templeton, Jr., MD profesor neurohirurgije i direktor Glioblastoma translacionog centra izvrsnosti u Abramsonovom centru za rak.
„Nadamo se da ne samo da ih dovedemo u kliniku da personalizujemo tretman pacijenata, već i da koristimo organoide da produbimo naše razumevanje kako da nadmudrimo i uništimo ovaj složeni i smrtonosni rak.“