Tim Univerziteta u Alberti razvio je novi korak za poboljšanje procesa stvaranja ćelija pankreasa koje proizvode insulin iz sopstvenih matičnih ćelija pacijenta, približavajući mogućnost lečenja bez injekcija za osobe sa dijabetesom.
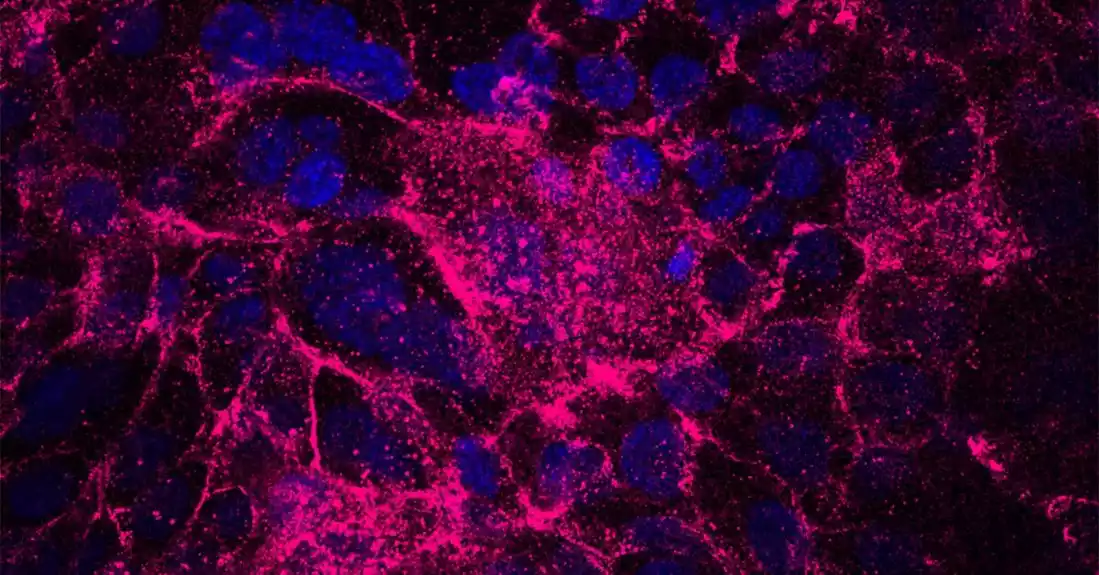
U istraživanju objavljenom ovog meseca, tim je lečio progenitorske ćelije pankreasa antitumorskim lekom poznatim kao AKT/P70 inhibitor AT7867. Oni navode da je metoda proizvela željene ćelije stopom od 90 procenata, u poređenju sa prethodnim metodama koje su proizvele samo 60 procenata ciljnih ćelija. Nove ćelije su bile manje verovatno da će proizvesti neželjene ciste i dovele su do kontrole glukoze bez injekcija insulina u pola vremena kada su transplantirane u miševe.
Istraživači sugerišu da bi ovaj sigurniji i pouzdaniji način rasta ćelija koje proizvode insulin iz sopstvene krvi pacijenta mogao da omogući transplantaciju bez potrebe za lekovima protiv odbacivanja.
„Želimo da zamenimo potrebu za injekcijama insulina ćelijama koje proizvode isti hormon – insulin – koji će regulisati šećer u krvi na savršen način“, kaže Džejms Šapiro, kanadski istraživački katedri za transplantacionu hirurgiju i regenerativnu medicinu, profesor medicine i hirurgije. onkologije i šef Edmontonskog protokola, koji je dozvolio 750 transplantacija doniranih ćelija ostrvaca otkako je prvi put razvijen pre 21 godinu.
Primaoci doniranih ćelija moraju doživotno da uzimaju lekove protiv odbacivanja, a terapija je ograničena malim brojem dostupnih doniranih organa.
„Potrebno nam je rešenje za matične ćelije koje obezbeđuje potencijalno neograničen izvor ćelija“, kaže Šapiro, „i potreban nam je način da te ćelije napravimo tako da ih imunološki sistem tela ne može videti i prepoznati kao strane“.
Istraživači uzimaju matične ćelije iz krvi jednog pacijenta i hemijski ih vraćaju u prošlost, a zatim ponovo napred u procesu koji se zove „usmerena diferencijacija“, da bi na kraju postale ćelije koje proizvode insulin.
„Ćelije korišćene za ovo istraživanje bile su progenitori pankreasa, ćelije koje se mogu dalje diferencirati u laboratoriji kako bi se generisale ćelije koje oslobađaju insulin“, kaže Nerea Kuesta-Gomez, postdoktorski saradnik u Programu za transplantaciju kliničkih ostrva, kojim Shapiro rukovodi. „Tokom ovih sledećih koraka diferencijacije, verujemo da ćemo moći da eliminišemo tih pet do 10 procenata ćelija koje nisu rezultirale ćelijama pankreasa.“
Bez obzira da li su ćelije pripadale pacijentu sa dijabetesom tipa 1 ili tipa 2, ili nekome ko ima hirurški dijabetes zbog uklanjanja pankreasa, sve ćelije su mogle da preokrenu dijabetes, napominje Kuesta-Gomez.
Šapiro upozorava da će biti potrebno sprovesti dalje studije bezbednosti i efikasnosti na ovoj metodi pre nego što transplantacija ćelija ostrvaca dobijenih iz matičnih ćelija bude spremna za ispitivanja na ljudima, ali je uzbuđen zbog napretka.
„Ono što pokušavamo da uradimo je da pogledamo preko horizonta i pokušamo da zamislimo kako će briga o dijabetesu izgledati za 15, 20, 30 godina od sada“, kaže on. „Mislim da ljudi više neće ubrizgavati insulin. Mislim da neće nositi pumpe i senzore.“
„Ako razmislim o kumulativnim istraživanjima dijabetesa u kojima sam bio uključen u poslednjih 40 godina od kada sam bio student medicine, ovo je daleko najskuplje, najambicioznije, ali i najambicioznije. uzbudljiv projekat u koji sam učestvovao.“