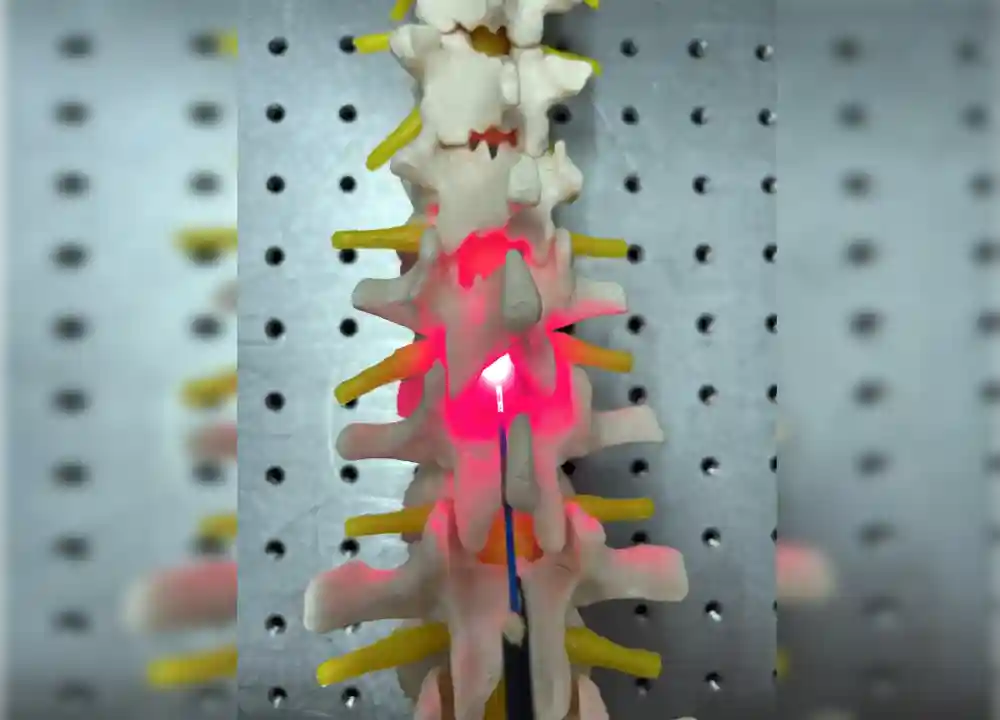
Pacijenti sa povredom kičmene moždine (SCI) bi mogli imati koristi od budućeg tretmana za popravku nervnih veza korišćenjem crvene i skoro infracrvene svetlosti.
Metoda, koju su izmislili naučnici sa Univerziteta u Birmingemu, UK, a patentirao Univerzitet Birmingham Enterprise, uključuje isporuku svetlosti direktno na mesto povrede.
Njihovo najnovije istraživanje, objavljeno u časopisu Bioinženjering i translaciona medicina, odredilo je optimalnu ‘dozu’ za ovaj novi terapijski pristup i pokazalo da može doneti značajna terapijska poboljšanja uključujući značajno obnavljanje osećaja i pokreta i regeneraciju oštećenih nervnih ćelija.
Istraživači predvođeni profesorom Zubairom Ahmedom koristili su ćelijske modele SCI da odrede učestalost i trajanje svetlosti potrebne za postizanje maksimalnog obnavljanja funkcije i stimulaciju ponovnog rasta nervnih ćelija.
Otkrili su da isporuka crvene svetlosti na talasnoj dužini od 660 nm tokom jednog minuta dnevno povećava vitalnost ćelija (meranje broja živih ćelija) za 45% tokom pet dana lečenja.
Profesor Ahmed je rekao: „Uzbuđujuće je što je ovaj aspekt studije pokazao da je efekat svetlosti od 660 nm bio i neuroprotektivan, što znači da je poboljšao preživljavanje nervnih ćelija, i neuroregenerativan, što znači da je stimulisao rast nervnih ćelija.
Istraživači su takođe istraživali efekat svetlosne terapije u pretkliničkim modelima SCI. Ovde su koristili dve različite metode, implantabilni uređaj i transkutanu isporuku, gde se izvor svetlosti postavlja na kožu.
Njihova studija je pokazala uporedive rezultate za obe metode isporuke, sa jednominutnom dozom od 660nm svetlosti, isporučenom dnevno tokom sedam dana, što je rezultiralo smanjenim ožiljcima tkiva na mestu povrede i značajnim funkcionalnim oporavkom.
Istraživači su takođe otkrili značajno smanjenje i šupljina i ožiljaka, kao i povećanje nivoa proteina povezanih sa regeneracijom nervnih ćelija i poboljšanja veza između ćelija u povređenom delu kičme.
Ovo je prvi put da su transkutana i direktna isporuka svetlosti upoređena u SCI, a rezultati su prekretnica za istraživače, koji su već dobili dodatna sredstva i planiraju da razviju implantabilni uređaj za upotrebu kod ljudi sa traumatskim SCI, gde trenutno ne postoje pristupi koji čuvaju ćelije ili poboljšavaju neurološke funkcije.
Gospodin Andrev Stevens, prvi autor studije i registrar neurohirurgije, objašnjava: „Hirurgija nakon povrede kičmene moždine je uobičajena, ali trenutno ove operacije imaju za cilj samo stabilizaciju povreda kostiju kičme koje su oštećene traumom. Ovaj koncept je neverovatno uzbudljivo jer bi hirurzima moglo ponuditi priliku tokom iste operacije da implantiraju uređaj koji bi mogao pomoći u zaštiti i popravci same kičmene moždine.“
Profesor Ahmed je nastavio: „Da bi svetlosna terapija bila održiva za lečenje SCI kod ljudi, biće potreban implantabilni uređaj, da bi se obezbedila linija vida do oštećenog tkiva i pružila mogućnost za veću preciznost i standardizovanje doziranja bez impedance zbog debljine koža i druga tkiva koja okružuju kičmenu moždinu.
„Fotobiomodulacija (PBM) može da obezbedi održiv terapeutski pristup korišćenjem crvene ili skoro infracrvene svetlosti za promovisanje oporavka nakon SCI ublažavanjem neuroinflamacije i sprečavanjem neuronske apoptoze. Naša trenutna studija je imala za cilj da optimizuje režime doze PBM i razvije i potvrdi efikasnost invazivnog PBM-a paradigma isporuke za SCI.“
Istraživački tim sada traži komercijalne partnere ili investitore da preduzmu sledeće korake ka razvoju prototipa uređaja koji se može uzeti u klinička ispitivanja prvog čoveka.
U studiji, istraživači koriste oblik svetlosne terapije pod nazivom fotobiomodulacija (PBM), koja ima za cilj poboljšanje zarastanja i smanjenje upale. Postoje utvrđeni dokazi o njegovoj efikasnosti u širokom spektru dermatoloških i oralnih primena, gde se odmereno doziranje svetlosti može postići sa preciznošću u direktnoj isporuci u tkivo. Na primer, PBM je već NICE odobren za oralni mukozitis, gde se pokazalo da smanjuje iscrpljujuće čireve i bolnu upalu u ustima izazvanu tretmanima raka.
U centralnom nervnom sistemu, PBM je široko proučavan u pretkliničkim modelima Parkinsonove bolesti, gde se pokazalo da je siguran i efikasan. U SCI, PBM pruža svoju terapeutsku korist ublažavanjem upale koja prati povredu, u nervnim ćelijama, makrofagima (imunim ćelijama) i astrocitima.
PBM postiže ove efekte radeći uglavnom na mitohondrijima, koji su fotoaktivni i prisutni u svakoj ćeliji u telu gde stvaraju adenozin trifosfat (ATP) koji se koristi u ćelijama kao izvor hemijske energije. PBM povećava dostupnost ATP-a, a to pokreće višestruke puteve koji ublažavaju apoptozu (ćelijska smrt), oštećenje neurona i neuroinflamaciju i promovišu regeneraciju neurona.
Implantabilni uređaj su prvobitno zamislili neurohirurg g. David Davies, koji radi na polju traumatskih povreda mozga u NIHR-ovom istraživačkom centru za hiruršku rekonstrukciju i mikrobiologiju, i stručnjak za PBM, profesor Vil Pejlin sa Stomatološke škole u Birmingemu.
Univerzitet Birmingem Enterprise je patentirao aparat i metode za lečenje traumatskih povreda mozga i traumatskih povreda kičme, a istraživački tim uključen u njegov razvoj sada uključuje profesora neuronauke Zubaira Ahmeda i saradnika za klinička istraživanja i neurohirurgije, gospodina Endrua Stivensa iz Birmingema. Institut za upale i starenje.