Humani papiloma virus (HPV) je ključni etiološki faktor u razvoju nekoliko karcinoma, sa dubokim uticajem na globalno javno zdravlje. Procenjuje se da je 50-70% seksualno aktivnih osoba zaraženo HPV-om u nekom trenutku svog života. HPV je odgovoran za više od 5% svih karcinoma, uključujući karcinom grlića materice, penisa, vulve, vagine, analnog i orofaringealnog karcinoma.
Virus je kategorisan u pet filogenetskih grupa: α, β, γ, µ i ν, pri čemu α grupa sadrži visokorizične tipove koji se najčešće povezuju sa malignitetima. Onkogeni potencijal HPV-a prvenstveno se pripisuje njegovim onkoproteinima E6 i E7, koji ometaju kritične ćelijske regulatorne puteve.
Bliski istok, uključujući Iran, pokazuje značajnu prevalenciju HPV-a, sa sve većom incidencom karcinoma izazvanih HPV-om. Tradicionalno, konzervativni seksualni običaji u ovom regionu su doprineli nižoj izloženosti HPV-u. Međutim, nedavne sociokulturne promene ka liberalnijem predbračnom seksualnom ponašanju dovele su do veće stope prenošenja HPV-a. Javna zdravstvena infrastruktura u regionu tek treba da adekvatno odgovori na ovaj novi izazov, posebno u smislu vakcinacije i programa skrininga.
Najnovija istraživanja na ovu temu pojavljuju se u časopisu Eksplorativna istraživanja i hipoteze u medicini.
Globalno, HPV čini 4,5% svih slučajeva raka, sa neproporcionalnim opterećenjem na manje razvijenim regionima. Najveće stope incidencije primećene su u podsaharskoj Africi, Latinskoj Americi i delovima Azije. Dok se prevalencija raka grlića materice smanjila u zapadnim zemljama zbog efikasnih inicijativa za vakcinaciju i skrining, on ostaje značajan zdravstveni problem u mnogim delovima sveta i u porastu je među mlađim ženama u nekoliko regiona.
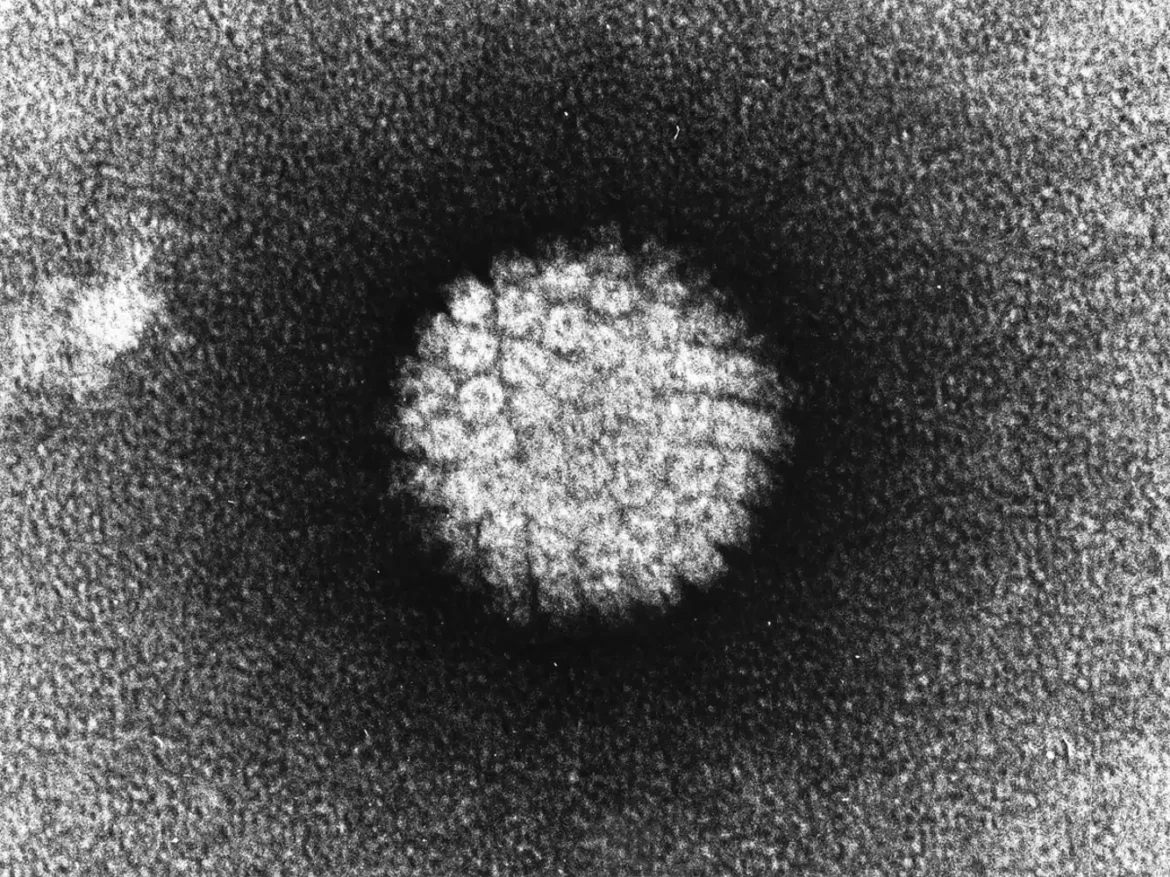
HPV je mali, dvolančani DNK virus bez omotača koji prvenstveno inficira epitelne ćelije. Njegov genom uključuje rane (E) i kasne (L) regione, koji kodiraju regulatorne i kapsidne proteine, respektivno. Infekcija se obično javlja kroz mikroabrazije u epitelu, omogućavajući virusu da se veže za specifične ćelijske receptore.
Visokorizični tipovi HPV-a poznati su po svojoj integraciji u genom domaćina, što narušava E1 i E2 gene. Ovaj poremećaj dovodi do prekomerne ekspresije onkoproteina E6 i E7, koji zauzvrat inaktiviraju proteine supresora tumora kao što su p53 i retinoblastom (Rb). Inaktivacija ovih proteina dovodi do nekontrolisane ćelijske proliferacije i potencijala za malignu transformaciju.
HPV je razvio mehanizme za izbegavanje imunološkog sistema domaćina, doprinoseći upornim infekcijama i povećanom riziku od raka. Virus postiže imunološku evaziju tako što smanjuje prezentaciju antigena i modulira imuni odgovor domaćina. Ovo uključuje smanjenje ekspresije gena stimulisanih interferonom i promenu funkcije ćelija koje predstavljaju antigen i T-ćelija, čime se narušava sposobnost domaćina da uspostavi efikasan imuni odgovor.
Rak grlića materice je najistaknutiji malignitet uzrokovan HPV-om, pri čemu je uporna infekcija visokorizičnim tipovima HPV-a primarni uzročni faktor. Progresija od HPV infekcije do raka grlića materice uključuje nekoliko faza, počevši od početne virusne infekcije, praćene integracijom virusne DNK u genom domaćina, i kulminirajući invazijom bazalne membrane epitela.
U Iranu i na Bliskom istoku, rak grlića materice ostaje značajno javnozdravstveno pitanje, sa visokom prevalencijom HPV infekcije. Genotipizacija i vakcinacija su kritična sredstva u prevenciji raka grlića materice, a najefikasnije su vakcine koje ciljaju na HPV tipove 16 i 18.
Vakcinacija je kamen temeljac prevencije HPV-a. Uvođenje profilaktičkih vakcina, posebno onih koje ciljaju na HPV tipove 16 i 18, značajno je smanjilo učestalost karcinoma povezanih sa HPV-om kod vakcinisanih populacija.
Na Bliskom istoku, međutim, programi vakcinacije se suočavaju sa nekoliko izazova, uključujući kulturne barijere, ograničenu svest javnosti i neadekvatnu infrastrukturu zdravstvene zaštite. Za efikasnu borbu protiv rastućeg trenda karcinoma povezanih sa HPV-om, neophodno je implementirati sveobuhvatne strategije javnog zdravlja koje uključuju široko rasprostranjenu vakcinaciju, javne obrazovne kampanje i poboljšane programe skrininga.
Pregled naglašava hitnu potrebu za snažnim strategijama kontrole HPV-a u Iranu i na Bliskom istoku. Sa sve većom prevalencom karcinoma izazvanih HPV-om zbog promene seksualnog ponašanja i neadekvatne pokrivenosti vakcinacijom, postoji kritična potreba za poboljšanim inicijativama javnog zdravlja.
Jačanje programa vakcinacije, unapređenje metoda ranog otkrivanja i podizanje svesti javnosti o HPV-u i rizicima koji su povezani sa njim su ključni koraci u ublažavanju tereta ovih karcinoma u regionu. Baveći se ovim izazovima, Bliski istok može bolje upravljati i smanjiti učestalost maligniteta povezanih sa HPV-om, na kraju poboljšati rezultate javnog zdravlja.