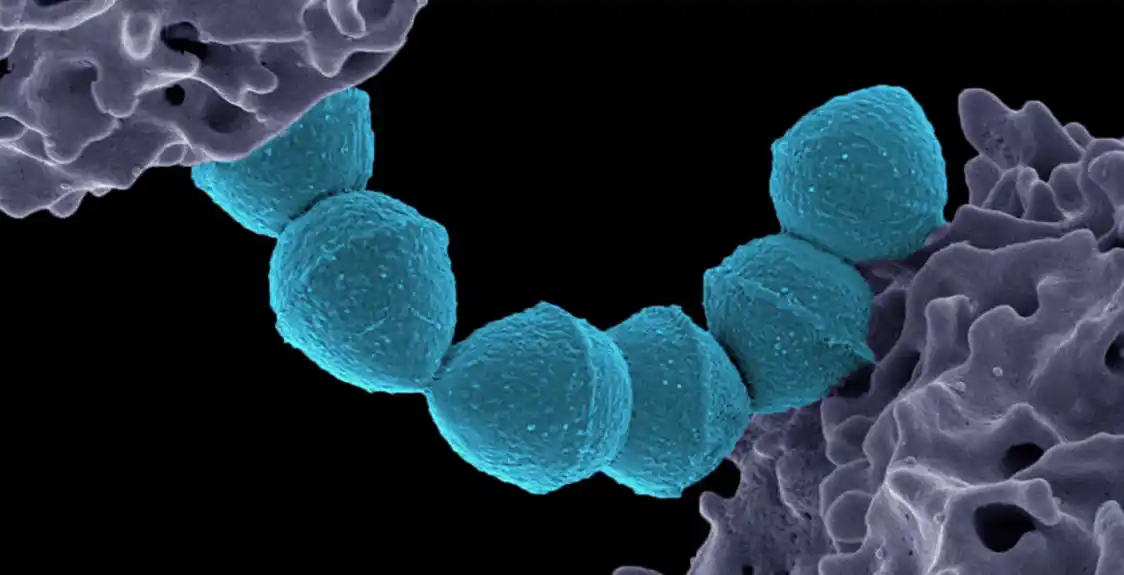
Istraživači sa Harvardske medicinske škole otkrili su da molekul koji stvara Streptococcus piogenes — bakterija koja izaziva strep grlo i druge infekcije — može pomoći da se objasni nekoliko dugogodišnjih medicinskih misterija, kao što je zašto streptokok ponekad dovodi do ozbiljnih imunoloških komplikacija, uključujući reumatsku groznicu; kako prepoznavanje molekula od strane imunog sistema može doprineti bolestima poput lupusa; zašto je jedna od prvih imunoterapija raka pokazala obećanje pre više od 100 godina; i kako bi trenutne imunološke terapije za rak mogle biti efikasnije.
Nalazi su takođe u suprotnosti sa dugogodišnjim verovanjem da imuni sistem ignoriše ovaj bakterijski molekul i da bi mogao da podstakne napore da se ukroti ili aktivira imuni sistem za lečenje niza bolesti.
Tim, predvođen laboratorijom biohemičara HMS Džona Kladija, objavio je svoje nalaze 22. septembra u časopisu Američkog hemijskog društva.
„Bili smo veoma iznenađeni rezultatima, ali podaci su bili ubedljivi“, rekao je Clardi, dr Christopher T. Valsh. Profesor biološke hemije i molekularne farmakologije na Institutu Blavatnik u HMS.
Hirurg po imenu Friedrich Fehleisen otkrio je 1883. da je S. piogenes izazvao osip za koji se zna da se širi po koži nekih ljudi čiji su kanceri tada neobjašnjivo nestali.
Drugi hirurg, Vilijam Koli, je zatim otkrio da inficiranje inače neizlečivih pacijenata sa karcinomom sa S. piogenes ili drugim bakterijskim sojevima — nazvanim „Kolijevi toksini“ — ponekad leči njihovu bolest. Ali mnogi njegovi vršnjaci nisu verovali u rezultate, a njegove metode su ubrzo pale u nemilost pošto su zračenje i hemoterapija izašle na scenu.
Kolijeva reputacija je vraćena pojavom modernih imunoterapija protiv raka koje koriste imuni sistem za suzbijanje tumora, ali do sada niko nije shvatio šta je dovelo do toga da njegovi originalni tretmani funkcionišu.
Clardi i kolege u HMS-u su došli do odgovora koristeći test imunološke aktivacije. Test identifikuje bakterijske molekule koji stimulišu imuni odgovor u ćelijskim kulturama dobijenim iz koštane srži miša.
Samo jedan molekul u S. piogenes je uspeo: skroman molekul masti, poznat kao kardiolipin, u ćelijskoj membrani.
Tim ga je nazvao SpCL-1, za prvi S. piogenes kardiolipin.
Ovo je prvi put da su istraživači uključili bakterijski kardiolipin u imunološki odgovor ljudi.
„Konvencionalna mudrost je da jednostavni membranski lipidi poput bakterijskih kardiolipina u ovom radu nisu imunogeni“, rekao je Clardi. „Ovaj rezultat poništava to uverenje.“
Naše sopstvene ćelijske membrane takođe sadrže kardiolipine. Kod nekih autoimunih bolesti i reumatske groznice, telo, iz nejasnih razloga, proizvodi antitela koja napadaju ove molekule.
Nova studija pruža dokaze da se takve bolesti mogu pokrenuti kada imuni sistem reaguje na kardiolipine u invazijskim bakterijama. Nakon borbe protiv bakterija, pripremljena antitela mogu da uključe sopstvene kardiolipine osobe.
„Naš rad pruža odgovor na misteriju zašto, u nekim od ovih loše shvaćenih autoimunih bolesti, telo razvija imuni odgovor na sopstvene antigene – zašto napada samo sebe“, rekao je Clardi.
Uvidi bi mogli pomoći istraživačima u njihovim naporima da spreče ove i srodne autoimune poremećaje.
Sa druge strane, rad nudi uvid u to kako bakterijski molekuli mogu pomoći naučnicima da iskoriste imuni sistem za lečenje bolesti.
Tim je otkrio da se dva receptora na površini mnogih imunih ćelija, poznati kao receptori slični naplati, zaključavaju za S. piogenes kardiolipine. Ćelije tada prepoznaju bakterije kao napadače i pozivaju na oslobađanje inflamatornog molekula poznatog kao faktor tumorske nekroze (TNF) alfa.
Kardiolipin bi stoga mogao da pruži dodatnu strategiju za stimulisanje imunološkog odgovora u borbi protiv raka.
Takva strategija bi se pridružila drugim naporima koji se zasnivaju na otkriću da karcinom nekih pacijenata prevari imune ćelije da ne luče TNF alfa i druge molekule koji bi trebalo da ih ubiju.
Ostaje da se vidi da li bi kardiolipin SpCL-1 sam po sebi mogao da postane ili inspiriše uspešnu novu imunoterapiju raka, iako Coleijevi toksini pružaju obećavajuću osnovu.
„Istorijski zapisi pružaju neki razlog za optimizam“, kažu autori.
U međuvremenu, nalazi bi takođe mogli pomoći istraživačima da bolje razumeju zašto imunoterapije raka ne rade kod svih pacijenata. Studije iz HMS-a i šire pokazale su da mikrobiom creva utiče na efikasnost imunoterapije, a bakterijski kardiolipini mogu dodati deo slagalice.
Clardijev tim je prethodno otkrio još jedan jednostavan masni molekul u crevnoj bakteriji, A. muciniphila, koji bi mogao da objasni kako ta bakterija pomaže da ćelije bolje reaguju na imunoterapije raka.
„Postoji veliko interesovanje zašto imunoterapija raka ima tako mešan i nepredvidiv ishod“, rekao je Clardi. „Bila bi privilegija pomoći u odgovoru na to pitanje.“