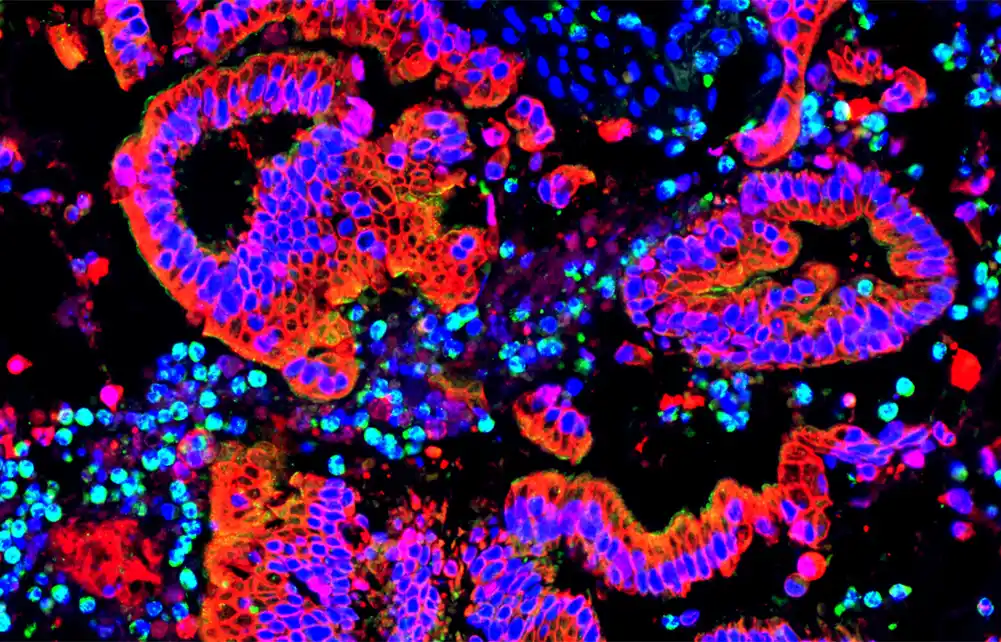
Naučnici Univerziteta Medicinski centar Gottingen (UMG) identifikovali su nove interakcije između ćelija raka pankreasa i imunološkog sistema. Uvidi istraživačke grupe pružaju važne pristupe inovativnim terapijama.
Rak pankreasa i dalje je jedan od najagresivnijih i najamtnijih vrsta raka do danas. Posebno je teško lečiti zbog značajne varijabilnosti koja se često nalazi u okviru jednog pacijentovog tumora. Ova promenljivost, poznata i kao heterogenost, komplicira i izbor i efikasnost terapija. Dva podtipova tumora naročito klasično (CLA) i bazalne (BL) podtipove – igraju presudnu ulogu u napredovanju bolesti. Kada su oba podtipova prisutni u jednom tumor, stopa preživljavanja pacijenta, a tretman postaje još izazovniji.
Naučnici MAKS-Eder Junior Istraživačke grupe, na čelu sa dr. Shivom K. Singhom u Odeljenju za gastroenterologiju, gastrointestinalnu onkologiju i endokrinologiju na univerzitetskom medicinskom centru Gottingen (UMG), sada su istraživali mehanizme koji utiču na ove podtipove u novom studirajte i istražili su svoje interakcije sa imunološkim sistemom.
Otkrili su da makrofagi igraju suštinsku ulogu u ovim procesima. Makrofagi su imunološke ćelije koje privlače tumor signalnim proteinima. Kada makrofagi i tumorske ćelije rade zajedno, oni stvaraju okruženje koje potiskuje aktivnost citotoksičnih T ćelija, „ćelije ubice“ imunološkog sistema. Ovo dalje slabi imunološku odbranu.
Nalazi istraživačke grupe iz Gottingena otvarajući obećavajući pristup novim strategijama lečenja za karcinom pankreasa. Konkretno ciljajući imunološke ćelije i upalne signalne puteve pacijenti koji su prethodno loše odgovorili na postojeće terapije mogu imati koristi od novih kombinacija terapije u budućnosti.
Istraživači su pokazali da se tumori raka pankreasa često sastoje od kombinacije CLA i BL podtipova, što drugačije reaguju na tretmane. Ova heterogenost komplicira razvoj ciljanih terapijskih pristupa.
Studija je otkrila da jedan od podtipova posebno suzbija odbrambene mehanizme imunološkog sistema kako bi poboljšali njegov „opstanak“ u telu. Ova manipulacija se javlja takozvanim epigenetnim programima, koji utiču na koji su geni aktivni. Ova promena inhibira imunološku odbranu protiv tumora, stvarajući tako povoljno okruženje za rast tumora.
„Naše istrage pokazuju da je interplai između tumora i imunoloških ćelija igra centralnu ulogu“, objašnjava dr. Shiv K. Singh, šef istraživačke grupe i stariji autor studije. „Ključni uvid za nas je da imunološke ćelije, poput makrofaga, mogu uticati na tumor i učiniti je agresivnijim dok istovremeno slabimo imunološku odbranu.“
Studija je identifikovala pro-upalni signalni signalizacioni protein TNF-α, izlučujući makrofagi, kao ključni faktor. Istraživači su pokazali da tumori iskorištavaju TNF-α da kontroliše procese imunološkog odbrane koji bi inače mogli da inhibiraju njihov rast. Neuspjeh ovih zaštitnih mehanizama dovodi do brže napredovanje bolesti i lošije ishode preživljavanja za pacijente.
Izgradnja ovih nalaza, istraživači imaju za cilj da razviju novu kombinovanu terapiju. Ovaj pristup integriše imunoterapiju sa konvencionalnom hemoterapijom kako bi se posebno inhibilno inhibirala propovjetonija makrofage tokom vraćanja funkcije citotoksičnih T ćelija. Početni predklinički testovi u životinjskim modelima pokazuju obećavajuće rezultate: štetne inflamatorne reakcije u tumoru su smanjene, a stopa su preživljavanja poboljšane.
„Naši rezultati pružaju nove uvide u mehanizme po kojima tumori izbegnu imunološku odbranu“, kaže dr Singh. „Sa ovim znanjem cilj nam je da strateški promenimo okruženje tumora da ojača imuni odgovor.“
Posebno obećavajući pristup je sprečiti makrofage za proizvodnju TNF-α da bi smanjili agresivnost tumora. Buduće kliničke studije će morati da utvrde da li i kako se ovi laboratorijski uspesi mogu prevesti u medicinsku praksu za pacijente sa karcinomom. Cilj je da održivo poboljšaju stope preživljavanja i kvalitet života za one pogođene.