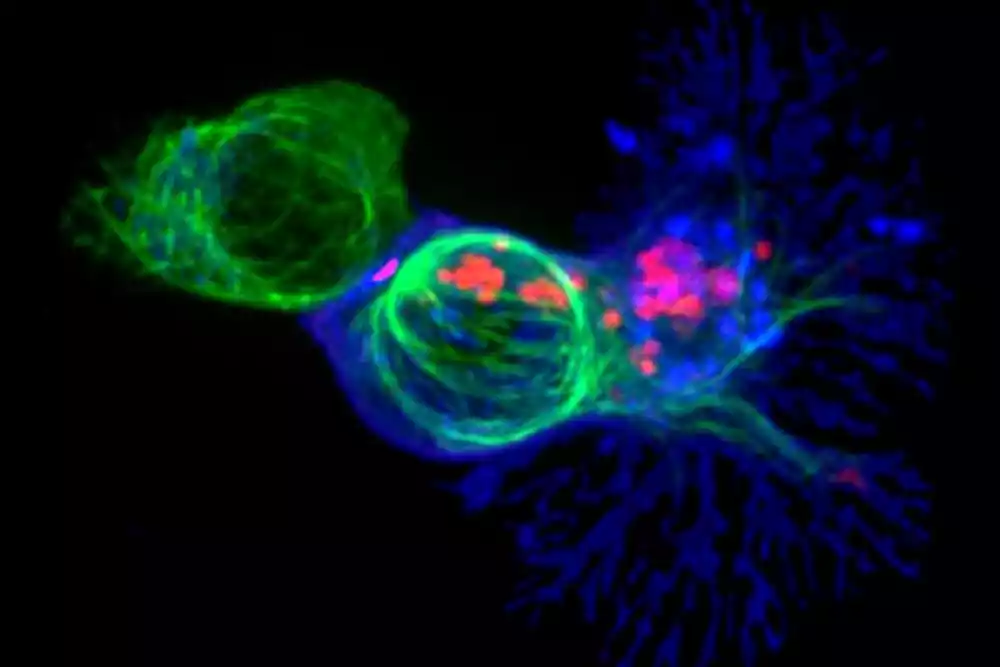
Po prvi put, istraživački tim je identifikovao i analizirao korake pomoću kojih imune ćelije „vide“ i reaguju na ćelije raka, pružajući uvid u razloge zašto neki tretmani mogu biti efikasni za određene pacijente, ali ne i za druge.
Naučnici UCLA Jonsson Comprehensive Cancer Center koji predvode istraživanje veruju da će njihova otkrića dovesti do boljih, personalizovanijih imunoterapija – čak i za pacijente čiji imuni sistem trenutno ne reaguje na lečenje.
„Ovo je važan korak napred u našem razumevanju onoga što odgovori T-ćelija vide u tumoru i kako se menjaju tokom vremena dok su u tumoru i u cirkulaciji u krvi, tražeći nove ćelije tumora za napad“, rekao je Cristina Puig-Saus, Ph.D., istraživač UCLA Jonsson Comprehensive Cancer Center, pomoćni docent medicine na UCLA, i prvi autor studije u Nature.
„Dublje razumevanje načina na koji odgovori T-ćelija čiste metastatske tumorske mase će nam pomoći da dizajniramo bolje tretmane i konstruišemo T ćelije na više načina da ih oponašamo“, rekla je ona.
Istraživači su prilagodili naprednu tehnologiju za uređivanje gena kako bi napravili zapažanja bez presedana o imunološkim odgovorima kod pacijenata sa metastatskim melanomom koji primaju imunoterapiju protiv PD-1 „inhibitor kontrolne tačke“. Iako imune ćelije nazvane T ćelije imaju sposobnost da otkriju mutacije u ćelijama raka i eliminišu ih, ostavljajući normalne ćelije neoštećenima, ćelije raka često izbegavaju imuni sistem. Inhibitori kontrolne tačke su dizajnirani da poboljšaju sposobnost T ćelija da prepoznaju i napadaju ćelije raka.
„Ovim radom možemo tačno znati šta je imuni sistem određenog pacijenta prepoznao u njihovom karcinomu da bi ga razlikovao od normalnih ćelija i napao ga“, rekao je Antoni Ribas, dr, dr, istraživač UCLA Jonsson Comprehensive Cancer Center, profesor medicine na UCLA, ko-stariji autor studije.
Istraživači su pokazali da kada je imunoterapija efikasna, ona usmerava raznovrstan repertoar T ćelija protiv male grupe odabranih mutacija u tumoru. Ovi T-ćelijski odgovori se šire i razvijaju tokom lečenja, kako unutar tumora tako i u krvotoku. Pacijenti kod kojih terapija ne uspe takođe imaju odgovor T-ćelija na slično smanjen broj mutacija u tumoru, ali ti imuni odgovori su manje fokusirani i ne šire se tokom lečenja.
„Ova studija pokazuje da pacijenti bez odgovora na terapiju i dalje izazivaju tumor reaktivni T-ćelijski odgovor“, rekao je Puig-Saus. „Ove T ćelije bi potencijalno mogle biti izolovane i njihovi imuni receptori iskorišćeni da genetski modifikuju veći broj T ćelija kako bi ih preusmerili protiv tumora pacijenta. Ove T ćelije bi mogle biti proširene u kulturi i reinfundirane u pacijente za lečenje njihovih tumora.“
Kod 11 ispitanih pacijenata, sedam je imalo odgovor na blokadu PD-1; četiri nisu. Broj mutacija u tumorima kretao se između 3507 i 31. Uprkos ovom širokom rasponu, broj mutacija koje su videle tumor reaktivne T ćelije kretao se između 13 i jedan. Kod pacijenata sa kliničkom koristi od terapije, odgovori su bili različiti, sa rasponom između 61 i sedam različitih T ćelija specifičnih za mutaciju izolovanih u krvi i tumoru. Nasuprot tome, kod pacijenata koji nemaju odgovor na terapiju, istraživači su identifikovali samo između 14 i dve različite T ćelije.
Takođe, kod pacijenata koji reaguju na lečenje, istraživači su bili u mogućnosti da izoluju tumor reaktivne T ćelije u krvi i tumore tokom celog lečenja, ali kod pacijenata bez odgovora, T ćelije nisu ponovo otkrivene. Ipak, studija je pokazala da imuni receptori iz T ćelija izolovanih od svih pacijenata – bez obzira na odgovor ili ne – preusmeravaju specifičnost imunih ćelija protiv tumora, proizvodeći antitumorsku aktivnost.
Rad na karakterizaciji aktivnosti T-ćelija kod pacijenata sa i bez kliničkog odgovora omogućen je stvaranjem nove tehnike koja koristi sofisticiranu tehnologiju za izolovanje T ćelija reaktivnih na mutacije iz uzoraka krvi i tumora. Nadovezuje se na tehnologiju razvijenu kroz saradnju sa Ribasom, dr Džejmsom Hitom, predsednikom Instituta za sistemsku biologiju u Sijetlu, i Dejvidom Baltimorom, doktorom, nobelovcem, profesorom emeritusom na Caltech-u i članom Sveobuhvatni centar za rak UCLA Jonsson.
Kao što je ranije objavljeno u časopisu Nature i predstavljeno na Societi for Immunotherapi of Cancer (SITC) 2022 prošlog novembra, tehnologiju je dalje razvila PACT Pharma, koristeći CRISPR uređivanje gena za ubacivanje gena u imune ćelije kako bi ih efikasno preusmerilo da prepoznaju mutacije u pacijentovim ćelijama. sopstvene ćelije raka.
„Ovom tehnikom smo generisali veliki broj T ćelija koje eksprimiraju imune receptore iz T ćelija reaktivnih na mutacije izolovanih od svakog pacijenta. Koristili smo ove ćelije da okarakterišemo reaktivnost imunoloških receptora protiv sopstvenih ćelija raka pacijenta“, rekao je Ribas. „Nove tehnologije nam omogućavaju da proučavamo ove retke imune ćelije koje su posrednici imunih odgovora na rak.“