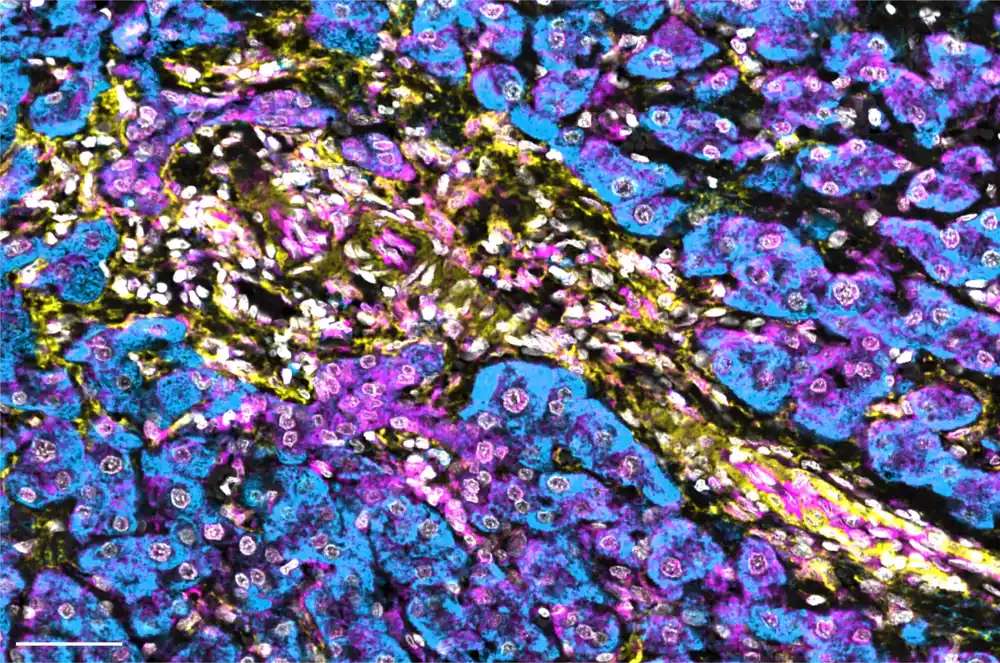
Uskoro će biti moguće utvrditi koji pacijenti sa vrstom raka jetre koji se zove hepatocelularni karcinom bi imali koristi od imunoterapije, prema pretkliničkoj studiji istraživača Veill Cornell Medicine.
Studija, objavljena 17. oktobra u Molecular Cell, pruža nove uvide u par proteina, nazvanih p62 i NBR1, i njihove suprotne funkcije u regulisanju interferonskog odgovora u zvezdastim ćelijama jetre, kritičnoj imunološkoj komponenti u borbi jetre protiv tumora.
Studija pokazuje da visoki nivoi imunosupresivnog NBR1 u ovim specijalizovanim ćelijama mogu identifikovati pacijente za koje je malo verovatno da će reagovati na imunoterapije.
Takođe pokazuje da strategije za smanjenje NBR1 pomažu u smanjenju tumora na životinjskim modelima, što sugeriše potencijalni novi terapijski pristup za podgrupu pacijenata koji ne reaguju na imunoterapiju.
„P62 i NBR1 su jin i jang“, rekao je ko-glavni istraživač studije dr Horhe Moskat, Homer T. Hirst III profesor onkologije u patologiji i član Centra za rak Sandra i Edvard Mejer u Veill Cornell Medicine.
„Za razliku od NBR1, ako je p62 visok u zvezdastim ćelijama jetre, pacijent je zaštićen od raka, ali ako je nizak, imuni sistem je oboren. Ako je NBR1 visok, imuni sistem je oslabljen, ali ako je NBR1 smanjen. nizak, imuni odgovor se povećava.“
Do nedavno, pacijenti sa hepatocelularnim karcinomom imali su malo mogućnosti lečenja, a one koje su bile dostupne produžavale su život za samo nekoliko meseci. Imunoterapija je ponudila novu alternativu za ove pacijente i može im produžiti život do dve godine.
„Jetra je organ koji je izuzetno imunološki potisnut“, rekla je glavni istraživač dr Maria Diaz-Meco, Homer T. Hirst profesor onkologije u patologiji i član Meier centra za rak u Veill Cornell Medicine. „Reaktiviranje imunog sistema je veoma atraktivan pristup koji sada donosi plodove.
Međutim, ne reaguju svi pacijenti na imunoterapiju, a samo mali procenat postiže dugotrajnu remisiju. Kliničari trenutno ne mogu predvideti koji pacijenti bi imali koristi. „Potrebni su nam biomarkeri da identifikujemo koji pacijenti će reagovati i ko će postići dugotrajno preživljavanje“, rekla je ona.
Dr. Moscat i Diaz-Meco su radili sa prvim autorima dr Sadaaki Nishimura i dr Huan F. Linares, postdoktorskim saradnikom i instruktorom, respektivno, na Odeljenju za patologiju i laboratorijsku medicinu Veill Cornell Medicine, i dr Antoine L. „Hermit, bivši sa Instituta za medicinsko otkriće Sanford Burnham Prebis, na studiji.
Istraživači su imali za cilj da identifikuju biomarkere i potencijalne terapeutske mete proučavajući šta pođe po zlu u mehanizmima zarastanja jetre koji dovode do raka. Prethodno istraživanje je otkrilo da su nivoi proteina p62 koji suzbija tumor nepovratno smanjeni kod pacijenata koji razviju hepatocelularni karcinom.
Nova studija pokazuje da, obično, p62 pomaže u promovisanju imunološkog odgovora aktiviranjem proteina zvanog STING, koji gura NBR1 sa puta, izazivajući imuni odgovor koji uništava ćelije tumora.
NBR1, naprotiv, promoviše razgradnju STING-a i blokira imuni odgovor. Brisanje NBR1 iz zvezdastih ćelija jetre kod miševa sa hepatocelularnim karcinomom spašava imuni odgovor i smanjuje tumore čak i kada nivoi p62 ostaju niski.
Tim sada istražuje kako mogu da razviju terapiju koja bi degradirala NBR1 kod pacijenata i blokirala njegovu interakciju sa STING-om. Cilj je da se reaktivira imuni sistem i da se poveća efikasnost imunoterapije.
Lekovi koji aktiviraju STING su takođe u razvoju i mogli bi da obezbede još jedan pristup koji će pomoći u jačanju imunološkog odgovora kod pacijenata sa hepatocelularnim karcinomom. Tim će takođe proučiti da li bi obaranje NBR1 moglo pomoći u sprečavanju metastaza mnogih vrsta raka ili sprečiti da tumori postanu otporni na terapiju.
Dr Moscat i dr Diaz-Meco planiraju da nastave svoja proučavanja puteva koji regulišu imuni odgovor u jetri.
„Ako u potpunosti ne shvatimo molekularne mehanizme koji regulišu ove procese, imunoterapija neće napredovati i nećemo moći da razumemo zašto deluje kod nekih pacijenata, a kod drugih ne“, rekao je dr Dijaz-Meko.