Suočeni sa rastućom rezistencijom na antibiotike među bakterijskim infekcijama, naučnici iz Bolnice za bolesnu decu (SickKids) su ušli u molekularnu nauku koja stoji iza tuberkuloze otporne na lečenje.
Tuberkuloza (TB), infekcija koja prvenstveno pogađa pluća, najčešći je uzrok smrti od zaraznih bolesti širom sveta. Iako su antibiotici bili glavni oslonac lečenja, pojava sojeva tuberkuloze otpornih na lekove znači da antibiotici koji se koriste od 1950-ih i 60-ih ponekad ne deluju i da su potrebni novi tretmani.
U studiji objavljenoj u The EMBO Journal, istraživački tim predvođen dr Džonom Rubinštajnom, višim naučnikom u programu molekularne medicine, i prvim autorom Gautierom Courbonom, doktorom nauka. Kandidat u laboratoriji Rubinstein, ispitao je kako dva nova jedinjenja napadaju bakterije koje uzrokuju tuberkulozu, pružajući uvide koji bi mogli dati informacije o budućim terapijama lekovima.
„Novi tretmani za TB se često testiraju, ali mehanizmi koji stoje iza njihovog uspeha ili neuspeha nisu uvek shvaćeni“, kaže Rubinštajn. „Utvrđivanjem struktura kandidata za lekove vezane za njihove mete i identifikovanjem kako ova jedinjenja funkcionišu na molekularnom nivou, nadamo se da ćemo pomoći u informisanju budućih terapija.“
Tuberkuloza je uzrokovana vrstom bakterija koje se nazivaju mikobakterije. U poređenju sa većinom drugih bakterija, mikobakterije su prirodno otpornije na tretman, delom zbog spore stope rasta. Rast mikobakterija se oslanja na kiseonik da razbije molekule iz tela domaćina za energiju, proces poznat kao aerobno disanje. Ovaj proces koristi protein koji se zove adenozin trifosfat (ATP) sintaza za pretvaranje energije u oblik koji bakterije mogu da koriste.
Trenutni tretman za tuberkulozu otpornu na lekove oslanja se na nedavno razvijen lek koji se zove bedakvilin (BDK), koji cilja na ATP sintazu, efikasno sprečavajući bakterije da proizvode energiju koja im je potrebna za preživljavanje.
Uprkos uspehu BDK-a u lečenju tuberkuloze otporne na lekove, počele su da se pojavljuju rezistentne mikobakterije i njeni neželjeni efekti mogu uključivati toksičnost jetre i srčanu insuficijenciju, što je podstaklo naučnike da traže efikasne tretmane sa manje neželjenih efekata.
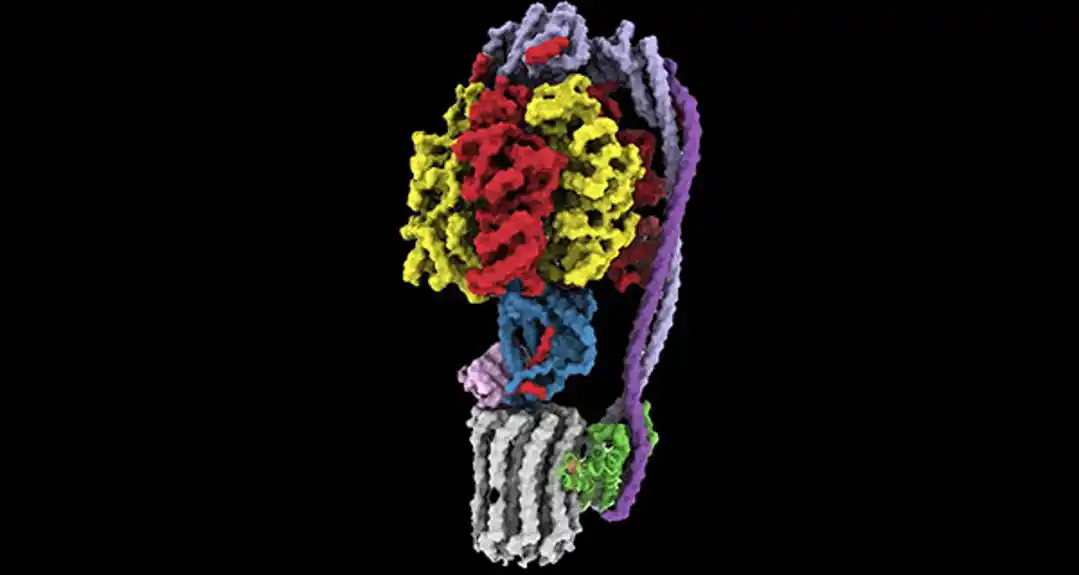
Predvođen Rubinštajnom, istraživački tim je koristio najsavremenije imidžing u SickKids visokopropusnom CrioEM objektu visoke rezolucije kako bi ispitao dva nova jedinjenja koja ciljaju ATP sintazu, nazvana TBAJ-876 i SK31f.
Studija je pokazala zašto se TBAJ-876, koji je izveden iz BDK-a i trenutno je podvrgnut kliničkim ispitivanjima, vezuje za ATP sintazu bolje od BDK-a. Tim je takođe otkrio da, iako trenutni oblik SK31f sprečava rast mikobakterija, ali ih ne ubija, on se vezuje za ATP sintazu na ranije nepoznatom mestu, što bi moglo da omogući razvoj potpuno nove klase antibiotika koji deluje čak i za BDK otporne sojeva. Rad se zasniva na otkriću Rubinštajn grupe o tome kako BDK vezuje ATP sintazu, koje su objavili u časopisu Nature 2020.
„Za razliku od BDK i TBAJ-876, SK31f vezuje prethodno nepoznato mesto na ATP sintazi“, objašnjava Rubinštajn, koji takođe drži kanadsku istraživačku katedru za elektronsku kriomikroskopiju. „Ovo bi moglo predstavljati potpuno novi put za napad na mikobakterijske infekcije.“
Pored informacija o razvoju TBAJ-876 i SK31f, ovi nalazi takođe nude sveže uvide u molekularne mehanizme koji neke inhibitore ATP sintaze čine efikasnijim u ubijanju mikobakterija od drugih. Bolje razumevanje ovih mehanizama, istraživanje bi se moglo koristiti za podršku razvoju novih terapijskih strategija u budućnosti za borbu protiv tuberkuloze i drugih mikobakterijskih infekcija, uključujući one koje pogađaju pacijente sa depresivnim imunim sistemom ili cističnom fibrozom.
Razvoj i testiranje novih lekova je dug proces, tako da može proći mnogo meseci ili godina pre nego što se ova jedinjenja puste za pacijente, ali istraživački tim je optimističan da će njihov doprinos pomoći u informisanju budućih tretmana za pacijente sa TB.