Tumori mozga koji se nalaze u regionima koji kontrolišu govor, vid i motoričku funkciju predstavljaju dodatne izazove za neurohirurge, jer oštećenje okolnog tkiva može izazvati ozbiljan gubitak tih sposobnosti. Zbog toga su ovi regioni poznati kao „elokventna područja mozga“ i zahtevaju posebnu pažnju i pristupe za ograničavanje oštećenja i deficita.
Paolo Palmisiano, doktor medicine sa Univerziteta u Sinsinatiju, bio je deo istraživačkog tima koji je ispitivao koliko dobro je minimalno invazivni pristup funkcionisao da ograniči gubitak vida i sluha kod pacijenata nakon operacije tumora na mozgu.
Istraživanje je objavljeno u časopisu Brain Sciences, a istraživački tim će dobiti nagradu Mizuho za minimalno invazivnu hirurgiju tumora mozga na godišnjem naučnom sastanku Američkog udruženja neuroloških hirurga (AANS) od 21. do 24. aprila u Los Anđelesu.
Palmisciano, postdoktorski saradnik koji radi u laboratoriji za mikrohirurgiju Goodiear na Odeljenju za neurohirurgiju UC na Medicinskom koledžu, doprineo je istraživanju pre svoje trenutne uloge u UC. Bez obzira na pristup koji neurohirurg koristi, objasnio je, napredna tehnologija im pomaže da se preciznije kreću direktno do tumora.
Ove tehnologije uključuju neuronavigaciju, koja funkcionalno deluje kao GPS da vodi hirurga tačno do tumora. MRI pacijenta je povezana sa navigacionim sistemom, a hirurzi mogu da koriste uređaj nalik olovci da registruju mozak kako bi odgovarao MRI.
„Dakle, u osnovi, kada radite operaciju, koristite olovku i dodirnete glavu pacijenta i vidite na ekranu kuda idete“, rekao je Palmisiano. „To je važno jer inače možete da vidite gde je tumor na slici, ali ne znate tačno gde u odnosu na anatomiju pacijenta.“
Druga tehnika, nazvana kortikalno mapiranje, koristi malu količinu električne energije da stimuliše mozak tokom operacije kako bi se videlo da li se određeni regioni osvetljavaju. Ovo pomaže da se tačno identifikuje gde se nalaze regioni koji kontrolišu stvari poput govora, motoričke funkcije i vida, tako da hirurzi mogu da izbegnu ova važna područja.
„Neurohirurzi znaju detaljnu anatomiju mozga, ali ponekad trakti nisu na mestu na koje mislite da jesu jer su pomereni tumorom“, rekao je on. „Dakle, želite da napravite kortikalno mapiranje tokom operacije da vidite koliko ste udaljeni od elokventne oblasti.“
Treća tehnologija, traktografija, posebno mapira lokaciju i pravac bele materije u mozgu koristeći napredni softver za snimanje. Palmisciano je rekao da se sve tri tehnike koriste zajedno kako bi se pomoglo hirurzima da uklone što je moguće veći deo tumora, a da pritom uzrokuju najmanju količinu oštećenja okolnog tkiva.
Čak i koristeći ove nove tehnologije, tradicionalne metode neurohirurgije uključuju uklanjanje velikih delova lobanje, a zatim povlačenje velikih delova mozga pomoću retraktora da bi se pristupilo tumoru.
„Kada neurohirurg povuče mozak, mozak je kašast i veoma mekan“, rekao je Palmisiano. „Ako se koristi previše vuče, hirurg može da izazove oštećenje neurona, a takođe i smrt tkiva.“
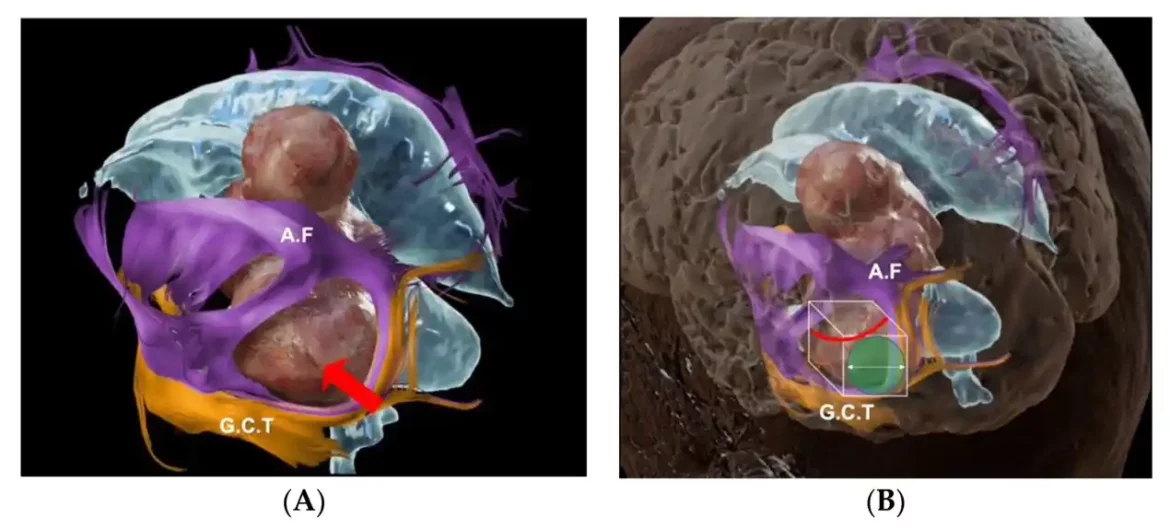
Istraživači su proučavali efikasnost drugačijeg, minimalno invazivnog pristupa koristeći malu cev. Ova metoda uključuje uklanjanje mnogo manjeg dela lobanje i nema potrebe za povlačenjem mozga.
Pošto tehnologija snimanja precizno ukazuje gde se tumor nalazi, gde da se izbegne važno moždano tkivo i gde će biti najkraća udaljenost do tumora, cev se može umetnuti direktno u tačno mesto u mozgu gde se tumor nalazi, a zatim tumor može se ukloniti kroz cev.
„Prosečna dužina cevi je 7 centimetara, ali možete koristiti i manje cevi“, rekao je Palmisiano. „Neurohirurg proverava neuronavigacijom da li cev ne dodiruje sve puteve, stavlja cev i zatim stavlja instrument u otvor u cevi i da ukloni tumor.
Istraživački tim je analizirao rezultate 72 pacijenta koji su imali operaciju uklanjanja tumora mozga u elokventnim područjima koristeći tubularni pristup od 2018-2021 u bolnici Infantil Universitario de San Jose u Bogoti, Kolumbija. Pošto su tumori mozga u elokventnim oblastima relativno retki, prospektivna opservaciona studija nije bila ograničena na određeni tip ili region tumora mozga.
„Cilj je bio da vidimo da li možemo da imamo manju incidencu komplikacija u ovome i da razgovaramo o tehnici“, rekao je Palmisciano, koji je doprineo multicentričnoj analizi podataka.
Istraživački tim je otkrio da je skoro 95% pacijenata u studiji uklonilo čitav tumor koristeći tubularni pristup.
„Kao što možete da zamislite, to je ogromno dostignuće“, rekao je Palmišano. „Umesto da napravimo veliko otvaranje, mi samo koristimo ovu malu cev.
Nakon operacije, 9% pacijenata je imalo nove ili pogoršane poremećaje govora ili motoričke funkcije, što je u okviru očekivane stope komplikacija za operaciju uklanjanja tumora u ovim oblastima mozga. Palmisciano je rekao da se direktno poređenje sa stopama komplikacija za tradicionalnije pristupe ne može napraviti sa ovim podacima jer je studija uključivala više različitih tipova tumora.
Ubuduće, Palmisciano je rekao da bi buduće studije trebalo da sagledaju efikasnost tubularnog pristupa za specifične tipove tumora i u specifičnijim regionima mozga kako bi se omogućilo direktno poređenje.
„Možda bi ovaj pristup mogao biti od veće koristi za određene tumore, tako da bi možda bilo najbolje da ovo koristimo samo za te tumore umesto za sve tipove“, rekao je on.
Kao i kod bilo koje hirurške tehnike, Palmisciano je primetio da neurohirurzi neće moći jednog dana samo da okrenu prekidač i primene cevaste pristupe ako ih ranije nisu koristili. Kako se objavi više podataka o njegovoj efikasnosti, biće važno da svaki hirurg koji želi da koristi cevasti pristup prouči i uvežba tehniku pre nego što je upotrebi u operacionoj sali.